El cáncer de mama ha tenido un aumento en los últimos años, no solo en la población femenina, sino también en la masculina, además de ser considerado como la primera causa en mortalidad femenina.
Es muy importante tener presentes los diferentes cambios que presentan las mamas en las mujeres con el paso del tiempo, al igual que sus características histológicas como los ductos, lóbulos y estromas, ya que esto tiene una estrecha relación con los cambios hormonales que se presentan en las diferentes etapas de la vida, e identificar las alteraciones de estos patrones ante la presencia de hipertrofias, fibrosis o quistes.
Generalmente, la mayoría de nódulos mamarios resultan ser benignos, sin embargo, es importante ampliar la tríada diagnóstica: examen físico completo, imágenes diagnósticas y estudio histológico con el fin de identificar posibles alteraciones de forma temprana y realizar un diagnóstico y tratamiento oportunos.
Los nódulos benignos regularmente no causan cambios en la piel, son móviles y con márgenes bien definidos, a diferencia de los malignos que en estadios avanzados son duros, inmóviles, fijos a la piel y márgenes poco definidos; sin embargo, es importante recalcar que los nódulos malignos en sus estadios iniciales no son distinguibles de los benignos mediante la palpación.
¿Qué debo realizar durante la consulta?
- Interrogatorio: su finalidad es identificar factores de riesgo para cáncer de mama como: Edad > 40 años, diagnóstico previo de lesiones proliferativas, historia de cáncer de mamá de primer grado de consanguinidad, menarquia temprana o tardía por exposición prolongada a estrógenos, raza caucásica, mutación genética BRCA 1 y 2, aumento en niveles de estradiol libre y testosterona en sangre posmenopausia, densidad mamaria aumentada.
- Historia clínica: debe de ir lo más detallada posible, debe de registrar cuando apareció el nódulo, si este ha tenido cambios en el tiempo, si ha interferido con su ciclo menstrual, si ha presentado cambios en la piel, salida de líquido a través del pezón, historial de traumas o consumo de medicamentos.
- Historial ginecológico: reportar cuándo se presentó la menarca, regularidad de los ciclos, historia obstétrica y lactancia, al igual que antecedentes familiares relacionados con patologías mamarias y ginecológicas.
- Examen físico: realizar un examen completo inicialmente y luego enfocado en mamas, tórax, cuello y axilas.
La evaluación de mamás se aconseja realizarla en mujeres premenopáusicas, la semana siguiente al período menstrual.
Para realizar la inspección mamaria se recomienda:
- Evaluar inicialmente la paciente sentada con los brazos relajados y luego elevados.
- Luego evaluar a la paciente acostada y con el brazo ipsilateral detrás de la cabeza.
- Finalmente, evaluar la región axilar, supraclavicular y el cuello.
En caso de detectar un nódulo, evaluar tamaño, márgenes, textura, movilización y localización (en sentido de las manecillas del reloj) y distancia del borde de la lesión a la areola.
Sensibilidad y especificidad de los exámenes diagnósticos:
La tríada diagnóstica combinada, realizada adecuadamente y con resultados concordantes, tienen una precisión diagnóstica del 100%.
- Examen físico: tiene una sensibilidad del 54% y especificidad del 94% la cual dependerá del evaluador.
- Imágenes diagnósticas: mamografía + ecografía en >35 años, ecografía en < de 35 años.
- Mamografía: sensibilidad del 87% y especificidad del 88% en detección del cáncer. Este examen no diferencia lesiones quistes o masas sólidas, por lo cual se solicita ecografía en ciertos casos.
- Ecografía: sensibilidad del 89% y especificidad del 78%. Más eficaz para detección de lesiones con tejido denso.
- Mamografía+Ecografía: valor predictivo negativo en un estudio de masa palpable entre 97.4% y 100%.
- Resonancia magnética: sensibilidad del 85-100%, especificidad del 47-67%. Útil en mujeres con implantes mamarios, mujeres en que es difícil realizar la mamografía o ecografía y mujeres con antecedente de CA de mama o con susceptibilidad genética.
- Estudio histológico: considerado el Gold Standard para el diagnóstico de lesiones mamarias, recomendado en lesiones sólidas palpables de manera directa o guiado por imágenes.
- BACAF: hasta en un 28% de casos se reporta muestra insuficiente, ya que depende de la experiencia del personal que la realice y el patólogo que la intérprete.
- TRUCUT: sensibilidad hasta del 99% para el diagnóstico de malignidad en lesiones palpables y 93% en lesiones no palpables.
Clasificación y recomendaciones clínicas de nódulos detectados por imágenes
Generalmente de cada 1.000 mamografías realizadas son detectados 4 casos de cáncer. Las imágenes son reportadas por el sistema BIRADS, el cual presenta un método estandarizado de clasificación de los hallazgos acompañado de recomendaciones clínicas.

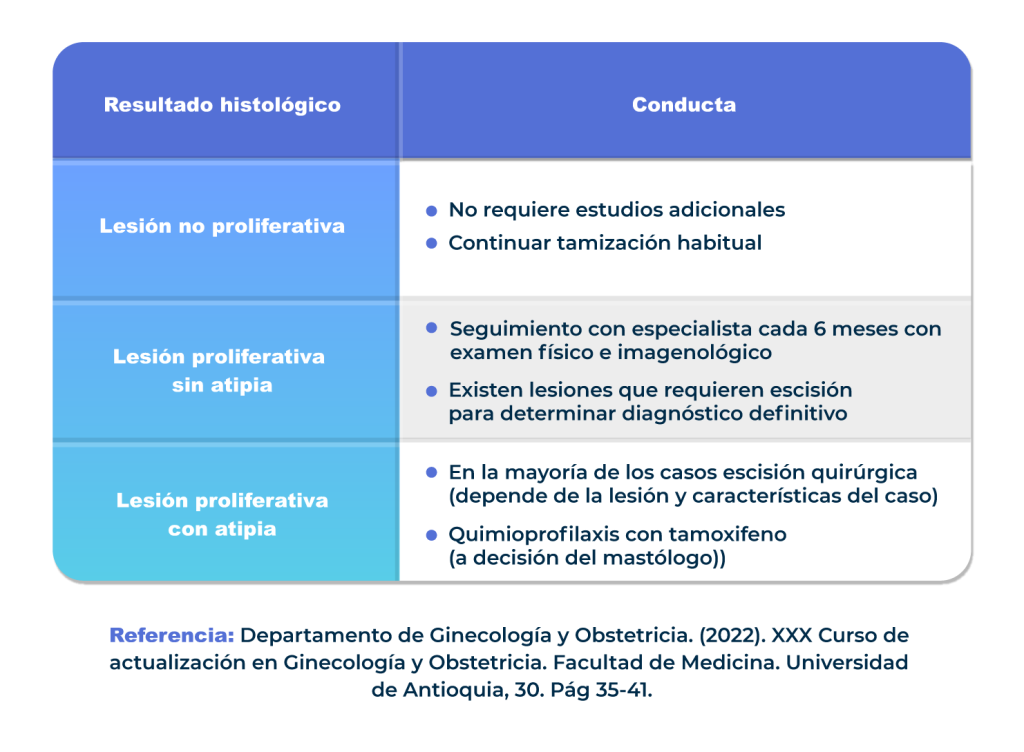
Clasificación de las lesiones según resultado histológico
Para la clasificación de esta lesión es utilizado el método de Clasificación de Page y Dupont (1985), el cual clasifica las lesiones mamarias en 3 grupos, basados en el aumento del riesgo de presentar CA mamario y en sí el riesgo es bajo, moderado o alto con su respectivo riesgo relativo.
- Proliferación mínima o no proliferativas (RR=1)
- Quistes: representan un 25% de los nódulos mamarios. Ecográficamente, se ven como lesiones bien delimitadas, con forma oval o redonda y anecoica.
Los quistes simples no requieren más estudios y se consideran benignos.
Los quistes complicados ecográficamente se evidencian con un septo delgado o ecos finos flotantes en el interior, requieren control ecográfico y examen clínico cada 6 meses hasta completar 18 meses estables.
Los quistes complejos ecográficamente presentan una masa sólida interna, septos gruesos y paredes gruesas, estos requieren diagnóstico histológico.
- Cambios fibroquísticos: cambios histopatológicos y físicos de la glándula mamaria debido a un desbalance hormonal.
- Lipomas: generalmente, se encuentran bien delimitados y cubiertos por una cápsula delgada. Si aumentan su tamaño y generan asimetría debe descartarse la malignidad.
Se recomienda ecografía o resonancia magnética para su identificación.
- Hamartomas: representa el 4.8% de los tumores benignos. Son masas bien delimitadas, móviles, comunes entres los 30-50 años de edad; ecográficamente se observan masas bien definidas y homogéneas.
- Hemangiomas: tumores benignos, ubicados generalmente de manera superficial, presentes como masas palpables que pueden generar alteración en el color de la piel.
- Otras lesiones benignas: se relacionan con traumas, infecciones o mastopatía diabética.
- Proliferativos sin atipia (RR= 1.5-2)
- Hiperplasia ductual usual: presenta proliferación celular en el ducto y sin atipia celular.
- Fibroadenoma: presenta una incidencia del 25%, siendo el tumor benigno más común de mama; presenta sobrecrecimiento glandular debido a las hormonas, por tanto, puede presentarse en la gestación y disminuir en la menopausia; más común en mujeres entre 20-40 años de edad; del 10 al 20% de estos son múltiples y bilaterales. Ecográficamente, se observan de forma elíptica.
- Cicatriz radial: en la mamografía se observa con apariencia espiculada e histológicamente presenta conductos atrapados y estructuras epiteliales radiales.
- Adenosis esclerosante: presenta aumento en el número y tamaño de los acinos, junto con hiperplasia estromal.
- Hiperplasia estromal pseudoangiomatosa: en la mamografía se puede observar una masa ovalada con microcalcificaciones.
- Papiloma intraductal sin atipia: presenta proyecciones de tejido fibrovascular con epitelio suprayacente extendido hacia la luz del conducto.
- Proliferativos con atipias (RR:3.5):
- Hiperplasia ductal con atipia (HDA): su diagnóstico puede cambiar en más del 20% de los casos a carcinoma ductal in situ o carcinoma invasor.
- Hiperplasia lobular con atipia: comportamiento similar a las HDA.
- Papiloma intraductal con atipia: su diagnóstico patológico cambia hasta un 67% luego de la escisión quirúrgica.
- Tumor phyllodes: representan < 1% de los tumores mamarios, con potencial de convertirse en malignos, recurrir y hacer metástasis. Se observan como masas firmes, con un tamaño de 4 a 5 cm aunque pueden llegar a medir más de 30 cm.
Conducta a seguir según resultado histológico

Muy bueno la organización. gracias